Метастазы рака в печень
- Виды метастазов
- Локализация первичной опухоли
- Причины метастазирования в печень
- Симптомы
- Диагностика
- Варианты лечения
- Восстановление печени после резекции
- Желтуха
- Прогноз
- Бельгийские онкологические клиники
По меньшей мере 95% всех опухолей в печени являются метастатическими (вторичными). Метастазы здесь появляются у каждого третьего пациента с онкологическим заболеванием. При раке толстого кишечника риск метастазирования в печень достигает 70%. Для лечения вторичных опухолей врачи используют хирургические операции, различные варианты абляции и эмболизации.
Что такое метастазы рака в печень?
Это появление опухолевых очагов рака, который изначально развился в другом органе. Метастатические очаги в печени считаются отдаленными, поэтому диагностируются на 4 стадии онкологического заболевания.
Виды метастазов:
- По размеру: до 2 см, 2-5 см или более 5 см.
- По количеству: единичные или множественные (обособленные или сливающиеся).
- По локализации: субсегментарное, сегментарное, долевое, субтотальное или тотальное метастатическое поражение печени.
- По расположению относительно капсулы органа: поверхностные (на расстоянии до 2 см), глубокие (2-5 см) и центральные (более 5 см).
- По отношению к крупным сосудам и желчевыводящим путям: со сдавлением и без сдавления венозных трактов, прилежащие или удаленные (на расстоянии меньше или больше 1,5 см).
- По движению желчи: с холестазом (застоем желчи) компенсированным, субкомпенсированным, декомпенсированным или без холестаза.
Из каких органов раковые клетки попадают в печень?
Практически любая злокачественная опухоль может метастазировать в печень. Но 75% всех метастатических очагов приходится на четыре заболевания: рак толстой кишки, молочной железы, желудка и легких. Большая часть остальных случаев приходится на рак поджелудочной железы, простаты, почки, яичников, пищевода, опухоли желчевыводящих путей и меланому.
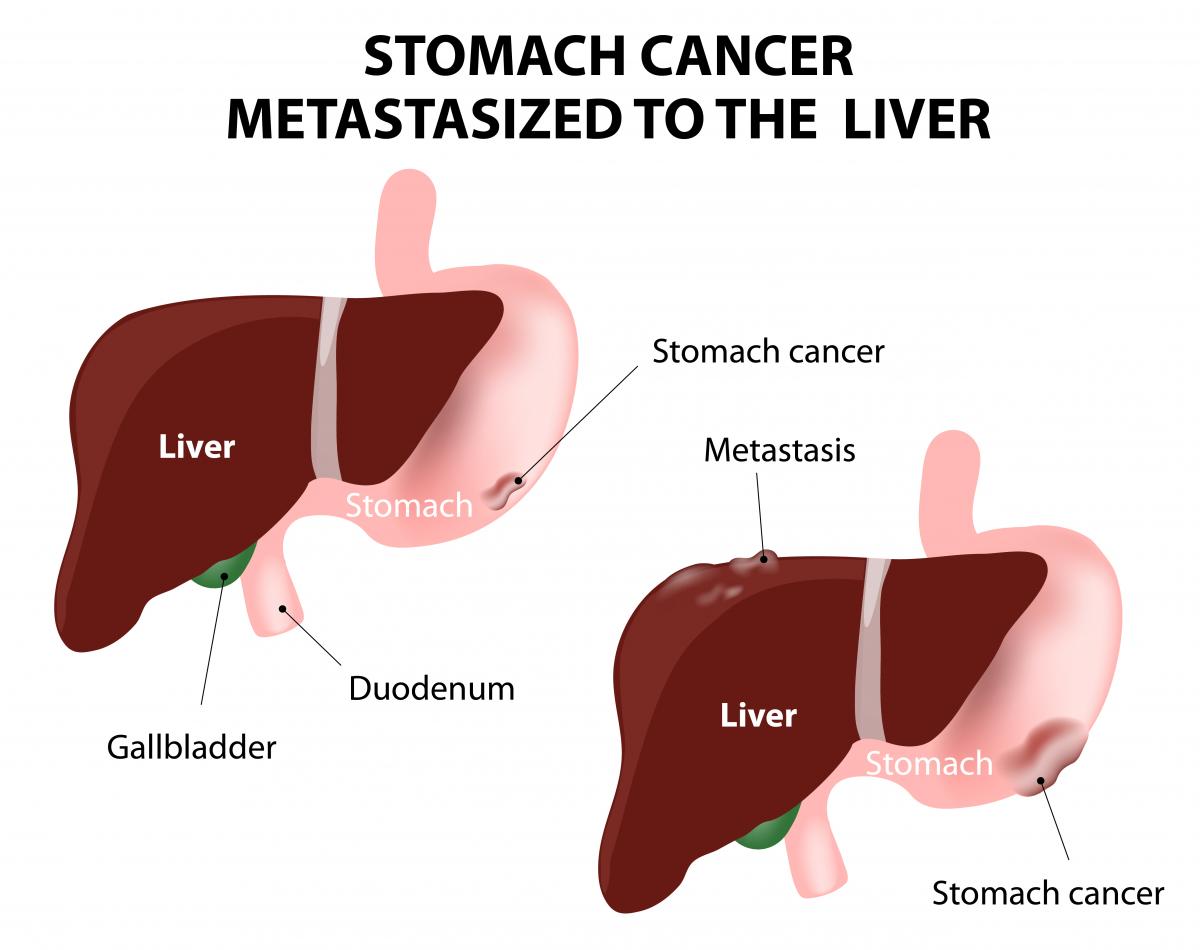
Почему злокачественные опухоли часто метастазируют в печень?
Печень имеет обильное кровоснабжение. Через этот орган проходят крупные вены и артерии. Она «фильтрует» полтора литра крови в минуту. Большинство метастазов попадают сюда гематогенным путем. Чаще всего – через систему воротной вены, которая собирает венозную кровь от кишечника.
Как проявляются метастазы рака в печень?
Симптомы обычно следующие:
- Боль в верхней части живота справа или по центру. Она постоянная, не зависит от питания и положения тела. Со временем болевой синдром усиливается.
- Нарастающая слабость, потеря веса, снижение аппетита, лихорадка.
- У одного из трех пациентов развивается желтуха.
- Возможен асцит – живот увеличивается из-за скопления жидкости. Он чаще развивается при тромбозе воротной вены.
Диагностика метастатического рака печени
Диагноз устанавливают с помощью методов медицинской визуализации: УЗИ, компьютерной, магниторезонансной и позитронно-эмиссионной томографии (КТ, МРТ, ПЭТ). Они помогают обнаружить практически все образования более 1 см в диаметре и 80% опухолей до 1 см.
УЗИ
Первым методом исследования обычно становится УЗИ. Метод позволяет не только увидеть опухоли, но и предположить, откуда они метастазировали. Метастазы рака ободочной кишки обычно гиперэхогенные (плотные) однородные, а прямой кишки – окруженные гипоэхогенным (пониженной плотности) ободком. Метастатические опухоли молочной железы, легких, меланомы – гипоэхогенные. Кистозная структура обнаруживается при слизеобразующем раке яичников, поджелудочной железы, почек. Появление кальцинатов (отложений солей) характерно для новообразований желудка и псевдомуцинозной цистаденокарциномы яичников.
Более точным исследованием считается эхоконтрастное УЗИ. Оно проводится с применением контрастного вещества. Точность исследования возрастает с 85 до 97%. Но оно малоинформативно у больных с жировым гепатозом (ожирением печени).
КТ
Компьютерная томография считается основным методом диагностики метастатического поражения печени. Она используется также для обследования всех органов брюшной и грудной полости. Современные варианты КТ могут сделать снимки с толщиной среза до 1 мм и создать трехмерные цифровые модели исследуемых органов. Обычно сканирование проводят с толщиной среза от 2 до 5 мм.
КТ помогает оценить особенности кровоснабжения опухоли без инвазивной процедуры ангиографии, которая требует катетеризации артериального русла. Для визуализации сосудов с помощью КТ достаточно внутривенного введения контрастного вещества.
МРТ
Если КТ противопоказана, применяют МРТ с гепатоцит-селективными контрастными препаратами. Методика хорошо подходит для отслеживания динамики патологии. Потому что МРТ можно проводить многократно – метод не дает лучевой нагрузки на организм.
Магнитнорезонансная холангиопанкреатография – лучший неинвазивный метод диагностики механической желтухи, которая часто осложняет течение рака. Она помогает установить уровень обструкции желчных протоков и выбрать лучший вариант лечения. Часто МРТ позволяет избежать эндоскопической ретроградной холангиопанкреатографии – инвазивной процедуры, предполагающей введение контрастного вещества непосредственно в желчные протоки.
ПЭТ-КТ
В развитых странах обычно используются гибридные сканеры, совмещающие ПЭТ и КТ.
ПЭТ не дает снимков в таком высоком разрешении, как КТ или МРТ. Зато она помогает обнаружить все метастатические очаги в организме. Пациенту вводят радиоактивное вещество, которое накапливается в опухолевой ткани. При последующем сканировании определяются очаги накопления радионуклида.
Методы лечения
Метастатические очаги можно удалить, разрушить или подавить лекарствами. Всех пациентов делят на три группы, исходя из операбельности опухоли. Вторичный рак печени может быть резектабельным (10-15% пациентов), условно-резектабельным (20-30%) и нерезектабельным (50-60%). Часть условно-резектабельных опухолей под влиянием лечения становятся резектабельными, и впоследствии врач может удалить их.
Резекция печени
Частичное удаление печени, которая поражена метастазами, обеспечивает лучшие показатели выживаемости пациентов. По возможности это методика первого выбора. Но лишь немногие пациенты являются кандидатами на эту операцию. Чаще всего её проводят при метастазах колоректального рака – у 20% больных. При других опухолях резекцию печени делают реже, а при некоторых такие операции не проводят вообще.
Условия для проведения хирургического лечения:
- хороший контроль первичной опухоли;
- других метастазов нет, они контролируются системным лечением, лучевой терапией или подлежат хирургическому удалению (у некоторых пациентов резекция печени дополняется операцией по удалению части легкого);
- хорошее состояние здоровья, позволяющее больному перенести хирургическое лечение;
- хорошая функция печени, позволяющая рассчитывать, что после её частичного удаления у пациента не возникнет печеночной недостаточности.
Если всё это возможно, то операция по поводу метастазов колоректального рака обеспечивает пятилетнюю выживаемость до 50-60%, если применяется в сочетании с другими методами лечения.
В Бельгии проводят не только открытые, но и лапароскопические резекции печени – малоинвазивные операции через короткие разрезы на животе.

Абляция метастазов
Большинство больных не являются кандидатами на хирургическое лечение. У них применяются другие методики, позволяющие разрушать метастатические очаги полностью или уменьшать их размеры.
Абляция – это процедура по разрушению опухоли. Её сильно нагревают или охлаждают, в результате чего ткани отмирают.
Радиочастотная абляция – самый часто использующийся вариант этой процедуры. Через кожу под контролем УЗИ или КТ вводят зонд в центр опухоли. Она нагревает ткани за счет электромагнитных волн высокой частоты. Волны распространяются вокруг рабочей части электрода и создают зону некроза в форме шара.
Преимущества метода:
- минимальная инвазия;
- не нужно долго восстанавливаться;
- можно разрушить сразу несколько метастатических очагов в печени;
- при необходимости одномоментно можно разрушить метастазы в легких;
- может сочетаться с другими методами лечения, чаще всего – с эмболизацией печеночной артерии.
Иногда радиочастотная абляция дополняет хирургическое вмешательство. В таком случае процедура выполняется интраоперационно. Некоторые исследования показывают значительное улучшение результатов по сравнению с одной только резекцией печени. При метастазах колоректального рака сочетание этих двух методик обеспечивает пятилетнюю выживаемость пациентов до 78%.
Радиочастотная абляция имеет и недостатки. Метод не может быть использован при расположении рядом с опухолью крупных сосудов или желчных протоков. Его применяют только при небольших метастатических очагах – до 3 см в диаметре.
Алкогольная абляция – введение этилового спирта в опухоль. В некоторых клиниках вместо него используют уксусную кислоту. Методика менее эффективна, поэтому используется редко. Преимуществом считается возможность применения в ситуациях, когда опухоль расположена возле крупных сосудов (диаметром более 3 мм) и желчных протоков.
Микроволновая абляция – более совершенный по сравнению с радиочастотной абляцией метод. В опухоль вводят антенну, излучающую электромагнитную энергию. Микроволновая абляция, в отличие от радиочастотной, может быть использована при опухолях диаметром до 8 см, расположенных на расстоянии 1 см от крупных сосудов. Она лучше подходит для разрушения метастатических очагов сложной конфигурации.
Криоабляция – замораживание опухоли. Методика позволяет создавать зоны некроза до 10 см, меньше повреждает соединительную ткань, но часто осложняется кровотечениями. Преимуществом криоабляции считается способность этой процедуры стимулировать иммунный противоопухолевый ответ. Ткани не сжигаются, как при использовании гипертермических вариантов абляции, а отмирают при оттаивании. В кровь попадает большое количество опухолевых антигенов, которые стимулируют иммунитет. В итоге процедура часто помогает не только разрушить внутрипеченочные метастазы, но и уменьшить опухолевые очаги других локализаций.
Лазерная абляция – метод, аналогичный радиочастотной абляции. В отличие от неё, может применяться у пациентов с установленными кардиостимуляторами. Используется редко.
Ультразвуковая абляция (HIFU) – разрушение метастатических опухолей сфокусированным ультразвуком высокой интенсивности. Преимущество метода – в его неинвазивности: злокачественные ткани разрушаются без введения инструментов в тело пациента.
Европейским обществом медицинской онкологии рекомендованы три метода абляции метастатических очагов: радиочастотная, радиоволновая и криоабляция.
Эмболизация печеночной артерии
Опухолевые очаги получают из печеночной артерии до 95% крови. Здоровая паренхима печени – только 20-30%, а на 70-80% она кровоснабжается из воротной вены. Следовательно, закрытие просвета артерии сильнее сказывается на опухоли, чем на здоровой ткани.
Эмболизация – это выключение сосудов, питающих опухоль, из кровотока. Она редко используется как самостоятельная процедура. Обычно применяется химиоэмболизация – процедура дополняется регионарной химиотерапией.
Метод лечения минимально инвазивный. Это эндоваскулярная процедура, которая выполняется через разрез на ноге. Существует немало способов закрыть просвет артерий. В последние годы чаще всего применяется масляная химиоэмболизация и микросферы, насыщенные химиопрепаратами.
В Бельгии проводится суперселективная химиоэмболизация ветвей печеночной артерии, которая минимизирует повреждение паренхимы печени.
Врач вводит катетер в печеночную артерию и с помощью контрастного вещества определяет, какие ветви кровоснабжают опухоль. По возможности эмболы вводят в сосуды наименьшего калибра, как можно ближе к метастатическим образованиям. Такой подход позволяет уничтожить метастазы с минимальным ущербом для здоровой ткани.
В Бельгии используется инновационный метод лечения метастазов в печени – радиоэмболизация.
Радиоэмболизация – вариант регионарной радионуклидной терапии. В ветви печеночной артерии вводят эмболы, насыщенные радиоактивными веществами. Они помогают разрушать даже метастазы опухолей, которые устойчивы к химиотерапии. Непосредственно к раковым клеткам доставляются высокие дозы радиации, которые воздействуют на них в течение нескольких дней. Метод отличается высокой безопасностью и может быть использован даже в ситуациях, когда пациенту противопоказана химиоэмболизация.
Стереотаксическая лучевая терапия
В развитых странах для подавления метастатических очагов в печени используется стереотаксическая лучевая терапия тела (SBRT). В отличие от обычного облучения, которое проводится малыми дозами радиации в течение 1-2 месяцев, SBRT доставляет всю необходимую дозу за 1-6 фракций (сеансов).
Системная терапия
Системные методы лечения подбираются, исходя из типа опухоли, которая метастазировала в печень. Пациенты получают химиотерапию, таргетную, иммунную терапию. При некоторых видах рака используются радионуклидные методы – в организм вводятся радиоактивные вещества, которые сами «находят» все опухолевые очаги и разрушают их радиацией. Иногда применяется гормональное лечение.
Все эти методики помогают контролировать метастатические очаги не только в печени, но и в других органах. Системная терапия дает лучшие результаты, если сочетается с локальными методами лечения.
Как восстанавливается печень после операции
После удаления части печени орган быстро регенерирует. Его функция улучшается.
Исследования показывают, что печень может восстановиться даже после 8 хирургических операций. После обширных резекций темпы регенерации достигают 50 г в сутки. Её полная функциональная активность восстанавливается в среднем через 5 месяцев.
После удаления 40% от массы органа функциональный дефицит не развивается, а восстановительные процессы идут медленно. После резекции 70-75% печени регенерация идет быстро, и масса органа со временем полностью восстанавливается. Однако при удалении более 80% печень не может быть восстановлена из-за нарушения репликации ДНК и синтеза ростковых факторов.
Уже на вторые сутки после удаления 2/3 печени наблюдается резкое увеличение ДНК в гепатоцитах (печеночных клетках). Это говорит о повышении их митотической активности (усиленном делении клеток). Она достигает пика на 3-5 сутки. Постепенно происходит реструктуризация стромы (каркаса) и образование новых сосудов. Регенерация завершается, как только орган достигает своей прежней массы.
Но печень может восстановиться, только если на момент проведения операции её функция сохранена. Если же она нарушена, то сохраняется высокий риск пострезекционной печеночной недостаточности. К тяжелым последствиям может привести даже резекция, выполненная в малом объеме. Поэтому кандидатов на эту операцию отбирают очень строго, и лишь один из пяти пациентов с метастатическим поражением печени получает хирургическое лечение.
Когда требуется экстренная помощь
Самое частое осложнение вторичного рака печени – механическая желтуха. Она возникает из-за сдавления желчевыводящих путей. Желчь не оттекает в кишечник, а всасывается в кровь и отравляет организм.
Для лечения требуются экстренные меры. Врачи выполняют желчеразгрузочные процедуры и операции: чрескожное и эндоскопическое дренирование, стентирование желчных протоков, формирование билиодигестивных анастомозов. Хирурги восстанавливают естественный отток желчи, выводят её во внешнюю среду или формируют дополнительные пути для оттока в кишечник в обход области опухолевой обструкции.

Выживаемость пациентов
Прогноз определяется не только фактом появления метастатических очагов. Он зависит от того, где расположена первичная опухоль, насколько она агрессивна, есть ли другие зоны отдаленного метастазирования.
В среднем при естественном течении заболевания продолжительность жизни пациентов составляет 6 месяцев. Лучший прогноз отмечается при колоректальном раке. Если врачи проводят резекцию печени, треть пациентов живут более 5 лет. При использовании комбинированного лечения метастатического колоректального рака пятилетняя выживаемость повышается до 50-60%.
Где лечить метастазы печени в Бельгии?
В Бельгии есть несколько крупных онкологических центров, в которых достигаются хорошие результаты лечения. Даже пациенты с 4 стадией рака могут прожить ещё 5-10 лет и больше при условии качественной медицинской помощи.
Вы можете пройти лечение в:
- Институте Жюля Борде;
- Институте онкологии и гематологии короля Альберта II;
- Клинике Эдит Кавель;
- Клинике онкологии при Университете Антверпена.
Полный список клиник, с которыми мы сотрудничаем, смотрите на нашем сайте. Мы поможем подобрать подходящий онкологический центр, исходя из вашего диагноза.
Статья подготовлена по материалам:
Москвичева Л.И., Сидоров Д.В., Ложкин М.В., Петров Л.О., Забелин М.В. Современные методы абляции злокачественных новообразований печени. Исследования и практика в медицине. 2018; 5(4): 58-71.
García R., Santa-Olalla I., Lopez Guerra J.L., Sanchez S., Azinovic I. (2017) Robotic radiosurgery for the treatment of liver metastases. Rep Pract Oncol Radiother J Gt Cancer Cent Poznan Pol Soc Radiat Oncol., vol. 2, no 22, pp. 111–117.
Fretland A.A., Dagenborg V.J., Laparoscopic versus open resection for colorectal liver metastases: The OSLO-COMET randomized controlled trial. Ann. Surg. 2018; 267 (2): 199–207.
Wang M., Zhang J., Ji S., Shao G. et al. Transarterial chemoembolisation for breast cancer with liver metastasis: A systematic review. Breast. 2017 Dec; 36:25-30.
Компания Belhope Consulting организует вашу поездку в Бельгию для лечения рака. Позвоните по телефону или свяжитесь с нами через WhatsApp, чтобы проконсультироваться.